Uporczywy ból za kolanem - jakie mogą być przyczyny?


Napisane i zweryfikowane przez lekarz Mariel Mendoza
Ból za kolanem ma różne przyczyny i wszystkie wymagają oceny medycznej w celu prawidłowej diagnozy i leczenia. Anatomicznie tył kolana nazywa się dołem podkolanowym. Zawiera tętnicę podkolanową, żyłę podkolanową oraz różne ścięgna i mięśnie. Większość przyczyn bólu tutaj ma swoje źródło w problemach narządu ruchu. Dlatego ocena tego należy do lekarza ortopedy i traumatologii.
Podejście będzie zależeć od przyczyny. Prawie zawsze jednak ból za kolanem leczy się poprzez przyjmowanie przeciwzapalnych środków przeciwbólowych, zaplanowaniu fizjoterapii i zastosowaniu lokalnych metod zmniejszania dyskomfortu.
Ból za kolanem – przyczyny
Oto kilka typowych przyczyn bólu za kolanem. Przyjrzyjmy się 7 możliwym przyczynom tego stanu.
1. Żylaki
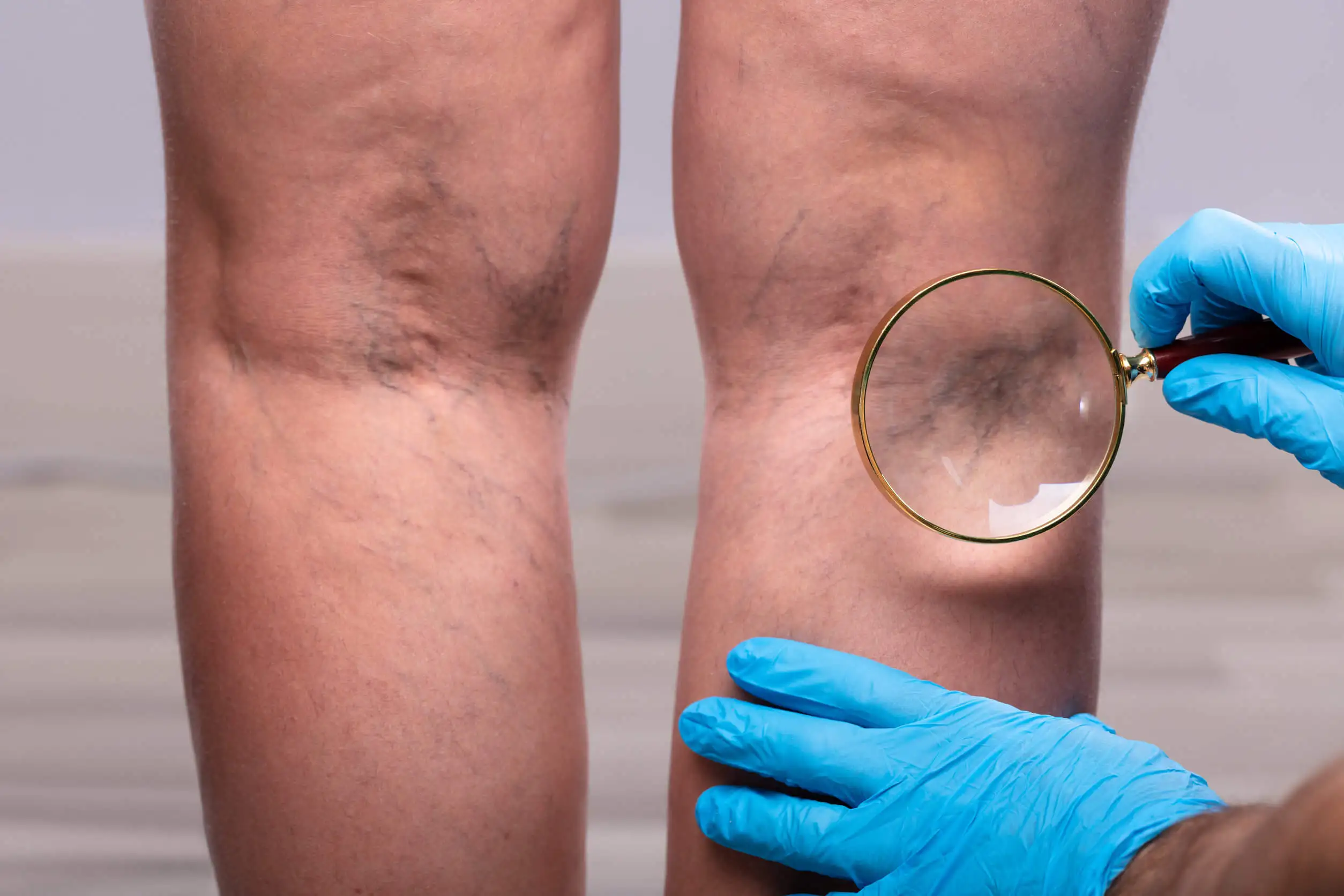
Termin żylaki odnosi się do poszerzenia żył. W kończynach dolnych częściej występuje w nogach oraz w powierzchownych drogach żylnych. Jest to spowodowane niesprawnością zastawek ułatwiających powrót żylny do serca, co powoduje zatrzymanie krwi. Gdy są obecne w okolicy podkolanowej, mogą powodować ból za kolanem. Dodatkowo może im towarzyszyć uczucie ciężkości nóg lub swędzenie.
Leczenie polega na zabiegu chirurgicznym lub infiltracji. Jednak żylaki mają tendencję do nawrotów.
2. Choroba zwyrodnieniowa stawów
Choroba zwyrodnieniowa stawów jest spowodowana ścieraniem się chrząstki, która amortyzuje końce kości. Może wpływać na każdy staw, ale najczęściej występuje w dłoniach, kolanach, biodrach i kręgosłupie. Kiedy atakuje staw kolanowy, najbardziej uszkodzony jest tył kolana. Jest to więc częsta przyczyna bólu za kolanem.
Wiąże się to z następującymi czynnikami:
- Zaawansowany wiek.
- Poprzednie urazy stawów.
- Powtarzające się obciążenie stawu.
- Nadwaga.
Nie ma ostatecznego leczenia. Objawy można kontrolować, ale uszkodzenia nie są odwracalne. Zaleca się rehabilitację fizyczną, utrzymanie prawidłowej wagi i kontrolowanie bólu za pomocą leków lub stosowania różnych technik fizycznych…
Może ci się spodobać: Kolano biegacza – jakie domowe lekarstwa znamy?
3. Torbiel Bakera
Torbiele to wypełnione płynem powiększenie objętości. Torbiel Bakera nazywana jest również torbielą podkolanową ze względu na swoje anatomiczne położenie. Torbiel Bakera zawiera płyn maziowy i jest związana z innymi patologiami stawu kolanowego, takimi jak zapalenie stawów, uszkodzenie łąkotki lub zużycie chrząstki. Jego rozwiązanie wymaga leczenia podstawowej patologii.
Objawia się bólem za kolanem z obecnością wyczuwalnej i ruchomej masy. Ponadto często dochodzi do ograniczenia zgięcia kolan, ucisku, obrzęku i zwiększonej tkliwości.
4. Zapalenie ścięgna lub zapalenie kaletki mięśni podkolanowych
Zapalenie ścięgna to zapalenie ścięgien, natomiast zapalenie kaletki to zapalenie worka maziowego stawu. Ścięgna podkolanowe znajdują się z tyłu uda i kolana. Z tego powodu, gdy wykonujesz intensywną aktywność fizyczną, jesteś bardziej podatny na naprężenia ścięgien i wynikające z nich stany zapalne. Dlatego przed jakąkolwiek aktywnością fizyczną należy się rozgrzać.
5. Uraz łąkotki
Łąkotki to chrząstki w kształcie litery C, które amortyzują przestrzeń między kością piszczelową, rzepką i kością udową. Nagłe ruchy, zwłaszcza ruchy boczne lub obrotowe, mogą spowodować rozdarcie lub pęknięcie tych tkanek.
W zależności od obszaru urazu pojawia się ból. Może być generowana za kolanem, po bokach, z przodu oraz podczas chodzenia, wchodzenia i schodzenia po schodach. Do tego dochodzi sztywność przy mobilizacji stawu, obrzęk, uczucie niestabilnego kolana i niemożność mobilizacji nogi.
Może Cię to zainteresować: Zwichnięcie stawu kolanowego: poznaj jego przyczyny, leczenie i metody rehabilitacji
6. Uraz więzadła bocznego i krzyżowego
Za przyczepienie kości udowej do piszczeli odpowiadają 4 więzadła:
- Więzadło boczne przyśrodkowe.
- Więzadło boczne zewnętrzne.
- Więzadła krzyżowe przednie.
- Więzadło krzyżowe tylne.
Urazy tych struktur mogą wynikać z uderzeń w kolano, nadmiernego wyprostu stawu lub zmiany kierunku podczas biegania lub skręcania. Kojarzy się z piłką nożną, narciarstwem i koszykówką. Objawia się uczuciem niestabilności, bólem za kolanem i obrzękiem.
7. Zapalenie ścięgna mięśnia podkolanowego
Mięsień podkolanowy jest krótki, spłaszczony i trójkątny. W przypadku nadmiernego wysiłku lub przeciążenia mięśni może wystąpić zapalenie ścięgna podkolanowego. Kojarzy się ono z bieganiem, zwłaszcza zjazdowym lub z bardzo wyciągniętą nogą. Może również wystąpić przy ostrym skręcaniu kolana.

Jaka jest diagnoza, gdy pojawia się ból za kolanem?
Ostateczną diagnozę powinien postawić lekarz, a leczenie będzie zależeć od powiązanej przyczyny. Żylaki ocenia lekarz sercowo-naczyniowy lub flebolog. Natomiast narząd ruchu to dziedzina traumatologa i ortopedy.
Należy ocenić morfologię stawu kolanowego, obecność oznak stanu zapalnego (ciepło, zaczerwienienie, ból lub zwiększenie objętości), ruchomość i różne manewry, które pozwalają poznać pochodzenie urazu. W niektórych przypadkach często wymagane są badania obrazowe; w szczególności MRI.
Leczenie bólu za kolanem
Leczenie będzie zależeć od przyczyny. Zwykle obejmuje leki przeciwzapalne, kremy lub żele w celu zmniejszenia miejscowego stanu zapalnego oraz, jeśli ból nie ustępuje, naciek kortykosteroidów. Dodatkowo towarzyszy mu rehabilitacja ruchowa, a nawet chwilowe unieruchomienie.
Ból za kolanem ma zwykle podłoże mięśniowe lub ścięgniste i jest związany z intensywnym wysiłkiem fizycznym. Należy zasięgnąć porady lekarza, gdy objawy nie ustępują lub są na tyle nasilone, że uniemożliwiają codzienną aktywność.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Asociación Española de Ortopedistas (2003). Lesiones deportivas frecuentes. Acta Pediátrica Costarricense, 17(2), 65-80. https://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S1409-00902003000200006&lng=en&tlng=es
- Ayala-Mejías, J. D., García-Estrada, G. A., & Pérez-España, L. (2014). Lesiones del ligamento cruzado anterior. Acta Ortopédica Mexicana, 28(1), 57-67. https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S2306-41022014000100012&lng=es&tlng=es
- Clínica Mayo (2020). Osteoartritis. Consultado el 30 de marzo de 2023. https://www.mayoclinic.org/es-es/diseases-conditions/osteoarthritis/symptoms-causes/syc-20351925.
- Clínica Mayo (2020). Quiste de Baker. Consultado el 30 de marzo de 2023. https://www.mayoclinic.org/es-es/diseases-conditions/bakers-cyst/symptoms-causes/syc-20369950.
- Clínica Mayo (2022). Rotura de menisco. Consultado el 04 de abril de 2023. https://www.mayoclinic.org/es-es/diseases-conditions/torn-meniscus/symptoms-causes/syc-20354818.
- DePopas, E., & Brown, M. (2018). Varicose Veins and Lower Extremity Venous Insufficiency. Seminars in interventional radiology, 35(1), 56–61. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5886767/
- de Hoyo, M., Naranjo-Orellana, J., Carrasco, L., Sañudo, B., Jiménez-Barroca, J. J., & Domínguez-Cobo, S. (2013). Revisión sobre la lesión de la musculatura isquiotibial en el deporte: factores de riesgo y estrategias para su prevención. Revista Andaluza de Medicina del Deporte, 6(1), 30-37. https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1888-75462013000100007&lng=es&tlng=es.
- García, E., Maider, E. (2018). Patología del hueco poplíteo en Urgencias. Seram, 33. https://piper.espacio-seram.com/index.php/seram/article/view/1199.
- Luvsannyam, E., Jain, M. S., Leitao, A. R., Maikawa, N., & Leitao, A. E. (2022). Meniscus Tear: Pathology, Incidence, and Management. Cureus, 14(5), e25121. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9205760/
- Ortho Info (2012). Desgarros de los meniscus. Consultado el 30 de marzo de 2023. https://orthoinfo.aaos.org/es/diseases–conditions/desgarros-de-los-meniscus-meniscus-tears/.
- Ortho Info (2021). Quiste de Baker. Consultado el 30 de marzo de 2023. https://orthoinfo.aaos.org/es/diseases–conditions/quiste-de-baker-quiste-popliteo-bakers-cyst-popliteal-cyst/.
- Sieiro, R., Monteagudo, P. (2013). Dolor de rodilla. Cadernos de Atención Primaria, 19(3), 196-204. https://www.agamfec.com/wp/wp-content/uploads/2014/07/19_3_Casos_Clinicos_2.pdf.
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








