Zakleszczające zapalenie ścięgna: objawy i leczenie

Zakleszczające zapalenie ścięgna to problem, który może znacząco wpłynąć na ruch ręki. Najlepiej skonsultować się z lekarzem, gdy pojawią się pierwsze objawy, aby poprawić rokowanie.
Zakleszczające zapalenie ścięgna to stan, który ogranicza ruch palca i może zapobiec jego zginaniu. W rzeczywistości zwykle zacina się i aby go rozciągnąć lub wygiąć musi kliknąć, jak sprężyna, gdy jest napinana i zwalniana.
Ta anomalia jest spowodowana problemem w długich ścięgnach, zwanych również zginaczami. Ślizgają się one przez rodzaj tunelu, który je otacza, zwany pochewką ścięgien. Kiedy ta pochewka staje się podrażniona i zaogniona, tunel zwęża się i utrudnia ruch.
W najcięższych przypadkach zakleszczające zapalenia ścięgna palec utyka w zgiętej pozycji i nie może się poruszać. Ten stan jest również znany jako zwężające zapalenie pochewki ścięgna i występuje częściej u kobiet i osób z cukrzycą.
Zakleszczające zapalenie ścięgna – objawy
Zakleszczające zapalenie ścięgna może pojawić się na każdym palcu, w tym kciuku. Często zdarza się, że w rzeczywistości choruje więcej niż jeden palec, nawet na obu rękach. Stan jest postępujący i zwykle rozpoczyna się uporczywym bólem u podstawy palca.
Początkowe objawy zapalenie ścięgna są zwykle następujące:
- Guz pojawia się wokół podstawy palca w kierunku powierzchni dłoni.
- Mięsień u nasady palca jest miękki i delikatny w dotyku.
- Występuje uczucie sztywności w palcu, szczególnie w godzinach porannych.
- Kiedy wykonujesz ruch, słychać kliknięcie.
W miarę przesuwania się palca zacina się w zgiętej pozycji i nagle się rozciąga. Na bardziej zaawansowanych etapach blokuje się i nie można go ponownie rozciągnąć.
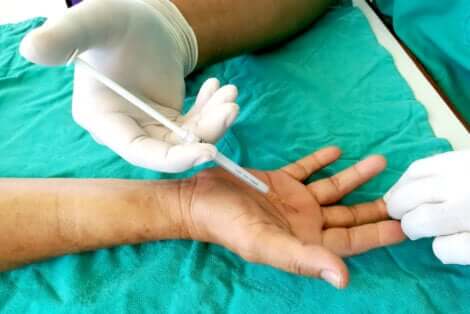
Jedną z opcji leczenia są zastrzyki z kortykosteroidów, chociaż nie zawsze są one skuteczne.
Czytaj dalej: Zapalenie ścięgna barku – jak spać z tym schorzeniem?
Diagnoza
Podstawą rozpoznania zakleszczającego zapalenia ścięgna jest badanie fizyczne wykonywane przez lekarza. Wykonanie ruchu w dotkniętym obszarze powoduje kliknięcie i jest to uważane za charakterystyczne dla tej anomalii.
Badanie fizyczne kończy się poproszeniem pacjenta o otwarcie i zamknięcie ręki. Dłoń i podstawa palców również zostaną sprawdzone, pytając o objawy bólu i oznaki zablokowania. Następnie można potwierdzić diagnozę.
Zabiegi na zakleszczające zapalenie ścięgna
Leczenie zakleszczającego zapalenia ścięgna zależy od stanu, w jakim choroba się znajduje i czasu, jaki upłynął od wystąpienia choroby do konsultacji lekarskiej. Ogólnie rzecz biorąc, można podejść do tego na trzy sposoby: leki, terapia i operacja.
Możesz być także zainteresowany: Zapalenie ścięgna bicepsów – objawy i przyczyny
Leki
Leki stosuje się w celu złagodzenia bólu i zmniejszenia stanu zapalnego. Ułatwia to ruch. Ogólnie przepisywane są niesteroidowe leki przeciwzapalne, takie jak ibuprofen, naproksen i inne tego samego rodzaju. Ten środek działa w celu złagodzenia objawów, ale nie rozwiązuje problemu.
Fizykoterapia
Zakleszczające zapalenie ścięgna można również leczyć za pomocą terapeutycznych środków fizjoterapeutycznych, takich jak:
- Odpoczynek: Należy unikać chwytania, trzymania lub używania maszyn wibracyjnych przez cztery do sześciu tygodni. Jeśli odpoczynek nie jest możliwy użyj wyściełanej rękawicy.
- Użycie szyny: umożliwia przedłużenie palca i jest noszona tylko na noc. Zwykle używa się jej przez półtora miesiąca.
- Delikatne ćwiczenia: zaleca się niektóre ćwiczenia rozciągające dłonie, aby poprawić zakres ruchu.
- Ciepło i zimno: naprzemienny lód i ciepło pomagają zmniejszyć stan zapalny i ból.
- Zanurzenie w ciepłej wodzie: zanurzenie dłoni w ciepłej wodzie kilka razy dziennie pomaga rozluźnić ścięgna i złagodzić objawy.
Operacje za zakleszczające zapalenie ścięgna
Kiedy leki i terapia nie działają należy wykonać operację. Czasami przed operacją wypróbowuje się następujące procedury:
- Wstrzykiwanie steroidu: aplikowany na pochewkę ścięgna pomaga zmniejszyć stan zapalny. Może działać przez rok lub dłużej, ale czasami konieczne jest zastosowanie go podczas więcej niż jednej sesji.
- Uwolnienie przezskórne: polega na wprowadzeniu grubej igły do ścięgna objętego stanem zapalnym, po podaniu znieczulenia, i wraz z nim zlikwidowanie ucisku, który zacina ścięgno.
Jeśli te zabiegi nie przyniosą rezultatu, następuje sama interwencja chirurgiczna. Jest to zabieg ambulatoryjny i polega na nacięciu w miejscu ucisku w celu przecięcia pochewki ścięgna. Największym ryzykiem jest infekcja lub nieskuteczność operacji.

Cukrzyca jest czynnikiem ryzyka dla palca spustowego, ponieważ choroba ta występuje częściej u tych pacjentów.
Czynniki ryzyka
Są ludzie, którzy mają tendencję do łatwiejszego rozwoju palca spustowego. Znane czynniki ryzyka są następujące:
- Wiek: osoby powyżej 40 lat i poniżej 60 lat.
- Choroby: cukrzyca, niedoczynność tarczycy, reumatoidalne zapalenie stawów lub gruźlica.
- Po operacji zespołu cieśni nadgarstka.
- Powtarzalne czynności: wykonywanie prac wymagających wielokrotnego chwytania.
Stan wymagający różnych zabiegów
Zakleszczające zapalenie ścięgna to stan, który może znacząco zmienić jakość życia. Najbardziej wskazaną rzeczą w takich przypadkach jest dostosowanie się do nowych warunków unikając ruchów chwytających. Jeśli nie można ich zignorować należy ocenić skuteczne zabezpieczenia.
Żaden z dostępnych zabiegów nie jest w stu procentach skuteczny. Jednak wysoki odsetek pacjentów poprawia swój stan po wstrzyknięciach kortykosteroidów, a także udanych zabiegach chirurgicznych. Więc perspektywy są dobre.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- DEL TRATAMIENTO, D. Y. P. (2009). Infiltración esteroidea en el dedo en gatillo.
- González, E. H. H., & Betancourt, G. M. (2018). Liberación percutánea del dedo en resorte. Revista Archivo Médico de Camagüey, 22(3), 303-312.
- Chaves Moreno, A. (2008). Tenosinovitis estenosante del tendón flexor (dedo en resorte). Medicina Legal de Costa Rica, 25(1), 59-65.
- Suárez Martín, Ricardo, et al. “Artrocentesis e inyecciones intra y periarticulares con corticoesteroides.” Revista Cubana de Reumatología 18.1 (2016): 45-61.
- Berlanga-de-Mingo, D., et al. “Asociación entre dedos en resorte múltiples, enfermedades sistémicas y síndrome del túnel carpiano: análisis multivariante.” Revista Española de Cirugía Ortopédica y Traumatología 63.4 (2019): 307-312.
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








