Niedodma - poznaj jej przyczyny i objawy
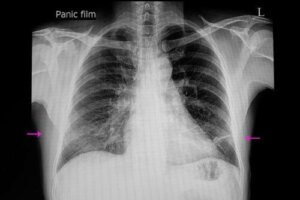
Termin niedodma po łacinie to “atelectasis“, co jest złożeniem słów atele (niekompletny) i éktasis (ekspansja). To schorzenie, w którym część płuc zostaje pozbawiona powietrza i zapada się. Dziś opowiemy Ci wszystko o objawach i przyczynach niedodmy.
Schorzenie to może obejmować oba płuca lub tylko jedną część (płat). Na ogół występuje w wyniku niedrożności dróg oddechowych lub ucisku na zewnętrzną część płuc. Pęcherzyki płucne nie nabierają powietrza lub wypełniają płynem.
Jest to częste powikłanie niektórych schorzeń układu oddechowego. Na przykład może wystąpić u pacjentów z mukowiscydozą, guzami płuc, po operacjach klatki piersiowej itp. W rzeczywistości może również wystąpić w wyniku pojawienia się w płucach ciał obcych.
Ci, którzy doświadczają niedodmy zwanej również zapadnięciem płuc, mogą mieć trudności z oddychaniem. Poniżej dowiesz się wszystkiego, co warto wiedzieć o tej dolegliwości.
Jakie objawy daje niedodma?
Niedodma nie daje żadnych wyraźnych objawów. W rzeczywistości, gdy dotyczy tylko jednego płuca lub rozwija się powoli, objawy mogą być niezauważalne. Z drugiej strony, jeżeli dotyczy dużej liczby pęcherzyków płucnych, wówczas objawy mogą być bardzo poważne. To samo dotyczy sytuacji, gdy zaburzenie rozwija się szybko.
Wśród objawów niedodmy możemy wymienić:
- Trudności w oddychaniu.
- Szybki lub płytki oddech.
- Kaszel.
- Świszczący oddech.
- Ból w klatce piersiowej, który występuje głównie wtedy, gdy przyczyną schorzenia jest uraz lub zapalenie płuc.
- Tachykardia lub niedociśnienie (niskie ciśnienie krwi).
- Sinica, która jest spowodowana hipoksemią i jest wynikiem zmniejszenia wymiany gazów.
Kiedy oddychanie staje się coraz trudniejsze, pomoc medyczna jest bezwzględnie konieczna.
Możesz także chcieć przeczytać: Choroby układu oddechowego u noworodków
Niedodma – przyczyny
Przyczyną niedodmy okazuje się najczęściej niedrożność oskrzeli. Może ona również wystąpić w wyniku ucisku na zewnętrzną część płuca.
Niedodma pojawia się również u pacjentów w znieczuleniu ogólnym. Dzieje się tak dlatego, że zmienia się wtedy regularny rytm oddychania. Dlatego też znieczulenie może spowodować opróżnienie pęcherzyków płucnych. Niemal u wszystkich osób poddawanych poważnym operacjom dochodzi do mniej lub bardziej zaawansowanej niedodmy.
Aby wymienić najczęstsze przyczyny niedodmy, musimy rozróżnić między niedodmą obturacyjną i nieobturacyjną.
Niedodma obturacyjna – przyczyny
- Ciała obce: jest to szczególnie częste wśród dzieci, które mają tendencję do wkładania do nosa i wdychania małych przedmiotów, takich jak części zabawek.
- Czop śluzowy: Jest to nagromadzenie śluzu w drogach oddechowych. Często występuje podczas operacji, gdyż brak możliwości kaszlu utrudnia wydalanie śluzu. Może się to również zdarzyć, ponieważ wiele przyjmowanych leków może zmniejszyć głębokość oddychania. Dlatego śluz ma tendencję do gromadzenia się w drogach oddechowych. U osób z mukowiscydozą i astmą często występują czopy śluzowe.
- Guzy: Guz w drogach oddechowych powoduje ich zwężenie, co może powodować niedrożność.
Niedodma nieobturacyjna – przyczyny
W tym przypadku możliwymi przyczynami są:
- Urazy: gdy pojawia się uraz, ból zmniejsza głębokość oddechu osoby i może prowadzić do ucisku płuc.
- Zapalenie opłucnej: Występuje w wyniku gromadzenia się płynu między opłucną płucną a wewnętrzną stroną ściany klatki piersiowej.
- Zapalenie płuc.
- Blizny na tkance płucnej. Zmiany spowodowane chorobą płuc lub zabiegiem chirurgicznym mogą powodować blizny.
Dowiedz się więcej: Oczyszczenie płuc – osiągnij je zmieniając dietę!
Niedodma – rozpoznanie
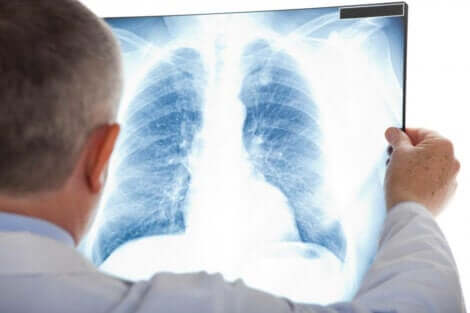
Techniki te obejmują tomografię komputerową, bronchoskopię, ultrasonografię i pulsoksymetrię. W rzeczywistości bronchoskopia pozwala na obserwację niedrożności, a nawet eliminację zatoru.
Leczenie niedodmy
Leczenie niedodmy różni się w zależności od przyczyny jej wystąpienia. Łagodna niedodma może ustąpić samoistnie bez leczenia. W przypadkach wymagających leczenia główne opcje są następujące:
- Udrożnienie dróg oddechowych poprzez bronchoskopię
- Uderzenia w klatkę piersiową, aby pozbyć się zatorów śluzowych
- Leki wziewne, które usprawniają funkcjonowanie dróg oddechowych. Lekarze przepisują je również w celu zmniejszenia wydzielania śluzu.
W niektórych przypadkach specjaliści przepisują metodę wspomagania oddechowego (ang. continuous positive airway pressure – CPAP). Jest to przydatne dla osób, które nie mogą kaszleć lub cierpią na hipoksemię, pojawiającą się na ogół po zabiegach operacyjnych.
Wniosek
Niedodma to zaburzenie, które łatwo może pozostać niezauważone. Jednak może ona stanowić poważny problem i wynikać z chorób współistniejących. Dlatego ważne jest, aby znać przyczyny i objawy niedodmy, aby w razie potrzeby ustalić najskuteczniejsze leczenie.
Jeżeli doświadczasz jakiekolwiek trudności w oddychaniu, natychmiast zgłoś się do lekarza.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Duggan, M., & Kavanagh, B. P. (2005). Pulmonary atelectasis: a pathogenic perioperative entity. Anesthesiology, 102(4), 838–54. Retrieved from http://www.ncbi.nlm.nih.gov/pubmed/15791115
- Hedenstierna, G., & Edmark, L. (2010, June). Mechanisms of atelectasis in the perioperative period. Best Practice and Research: Clinical Anaesthesiology. https://doi.org/10.1016/j.bpa.2009.12.002
- Magnusson, L. (2003). New concepts of atelectasis during general anaesthesia. British Journal of Anaesthesia, 91(1), 61–72. https://doi.org/10.1093/bja/aeg085
- Schindler, M. B. (2005). Treatment of atelectasis: Where is the evidence? Critical Care, 9(4), 341–342. https://doi.org/10.1186/cc3766
- Peroni, D. G., & Boner, A. L. (2000). Atelectasis: Mechanisms, diagnosis and management. Paediatric Respiratory Reviews, 1(3), 274–278. https://doi.org/10.1054/prrv.2000.0059
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








