Łupież pstry - choroba, którą możesz złapać w solarium

Przejrzane i zatwierdzone przez: pielęgniarka Leidy Mora Molina
Skóra jest pierwszym frontem obrony przed patogennymi mikroorganizmami. Z tego powodu zakażenia grzybicze stanowią jeden z najczęstszych powodów konsultacji dermatologicznych. Jedną z tych infekcji jest łupież pstry.
Przede wszystkim należy podkreślić, że na powierzchni skóry znajduje się duża liczba mikroorganizmów, które należą do normalnej flory. W normalnych warunkach nie powodują one żadnych szkód, jednak w pewnych okolicznościach mogą powodować infekcje, takie jak chociażby łupież pstry.
Co to jest łupież pstry?
Jest to grzybica skóry wywołana przez grzyby z rodzaju Malassezia. Według niektórych badań najczęstszy czynnik etiologiczny może się różnić w zależności od położenia geograficznego. I tak na przykład w krajach o klimacie umiarkowanym jest to zwykle Malassezia globosa, natomiast w krajach tropikalnych wywoływana jest przez Malassezia furfur.
Łupież pstry dotyka jednakowo wszystkie warstwy społeczne i występuje na całym świecie. Jednak infekcja występuje zdecydowanie częściej w krajach o gorącym i wilgotnym klimacie. Dzieje się tak, ponieważ takie warunki sprzyjają kolonizacji grzyba na skórze.
Grupa najbardziej dotknięta chorobą obejmuje zazwyczaj ludzi młodych, a najwyższy szczyt zapadalności przypada między 20 a 40 rokiem życia. W normalnych warunkach czynnik sprawczy kolonizuje skórę bez powodowania jakichkolwiek uszkodzeń.
Jednak w określonych okolicznościach nabiera zdolności do proliferacji i wywoływania choroby.

Możesz też przeczytać ten interesujący wpis: Aspiryna – sprytne sposoby na pozbycie się łupieżu
Co powoduje łupież pstry?
Jak wspomniano, infekcja jest wywoływana przez grzyby z rodzaju Malassezia, które występują normalnie na skórze człowieka. W rzeczywistości u różnych osób gatunek Malassezia furfur wyizolowano na 95% obszarów skóry z obfitymi gruczołami łojowymi.
Grzyb występuje głównie w tych obszarach, ponieważ potrzebuje lipidów lub tłuszczów do odżywiania się. Dlatego pewne czynniki, które mogą zmienić zawartość tłuszczu w skórze, powodują namnażanie się tego mikroorganizmu. W ten sposób zwiększa się liczba szczepów grzyba.
W związku z tym do sytuacji, które mogą sprzyjać pojawieniu się łupieżu pstrego, należą:
- Gorący i wilgotny klimat.
- Nadmierne pocenie się i noszenie obcisłej odzieży.
- Ciąża.
- Tłusta skóra.
- Stosowanie kortykosteroidów.
- Korzystanie ze źle zdezynfekowanego solarium
Z drugiej strony osłabiony układ odpornościowy i podawanie antybiotyków może również sprzyjać pojawieniu się choroby. Obie sytuacje zakłócają bowiem mechanizmy kontrolne, którymi organizm ludzki dysponuje do zapobiegania namnażaniu się patogenów.
Objawy łupieżu pstrego
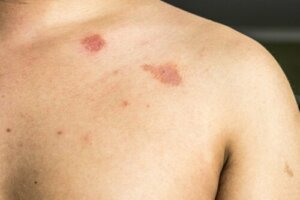
Infekcja charakteryzuje się pojawieniem się na skórze plamek lub plam o owalnym kształcie i lekko łuszczące się na powierzchni. Plamy te mogą być jaśniejsze lub ciemniejsze niż otaczająca je tkanka, więc mogą przybrać barwy brązowe, kawowe lub białe.
Powstałe plamy mogą pojawić się w dowolnym miejscu na ciele, chociaż częściej można je znaleźć na plecach, szyi, klatce piersiowej i górnej części ramienia. Istnieją jednak pewne przypadki, w których pojawiają się one w fałdach skórnych, więc można je pomylić z łuszczycą.
Oprócz plam infekcja zwykle nie daje innych objawów, chociaż w niektórych przypadkach obszar może czasem swędzieć, szczególnie podczas pocenia się. Należy zauważyć, że łupież pstry nie jest bolesny ani zaraźliwy, ale powoduje duży dyskomfort psychiczny u osób, które na niego cierpią.
Może Cię również zainteresować ten materiał: Łupież – 7 domowych sposobów jego leczenia
Jak się przeprowadza diagnostykę?
Wykrywanie łupieżu pstrego jest dość proste. Dermatolodzy są w stanie postawić trafną diagnozę, jedynie na podstawie obserwacji plam. Jednak patologię można też pomylić z innymi chorobami skóry, takimi jak łojotokowe zapalenie skóry.
Spośród badań wskazanych do diagnostyki różnicowej najczęściej zleca się bezpośrednią obserwację pod mikroskopem. W tym celu pobiera się próbkę skóry poprzez zeskrobanie łusek zmian skórnych. Następnie dodaje się wodorotlenek potasu i obserwuje rozwój próbki pod mikroskopem.
W niektórych przypadkach może być też konieczne zlecenie posiewu próbki wyłącznie w celu rozróżnienia typu Malassezia, który może powodować zakażenie.
Leczenie łupieżu pstrego
Ponieważ jest to infekcja wywoływana przez grzyby, leczenie z wyboru jest ukierunkowane na stosowanie leków przeciwgrzybiczych. Według źródeł medycznych w większości przypadków skuteczne jest stosowanie szamponów i kremów.
Leczenie systemowe powinno być zarezerwowane dla pacjentów z nawrotami i niepowodzeniami w zwykłym podejściu.
Jeśli chodzi o leczenie miejscowe, skuteczne okazało się stosowanie kremów, żeli lub szamponów z ketokonazolem lub cyklopiroksem. W większości przypadków plamy na skórze znikają zwykle po 1 lub 2 tygodniach. Dodatkowo korzystnie działa stosowanie szamponu z siarczkiem selenu o stężeniu 2,5%.
Z drugiej strony, jeśli leczenie miejscowe okazuje się nieskuteczne, należy zastosować leczenie systemowe. W takiej sytuacji można podawać doustnie przez określony czas. flukonazol, ketokonazol lub itrakonazol.
Jak zapobiegać zachorowaniu na łupież pstry?
Pomimo że wywołuje go grzyb normalnie żyjący na skórze, istnieje kilka środków, które można podjąć, aby zapobiec pojawieniu się tej choroby. Większość porad profilaktycznych ma na celu utrzymanie właściwej higieny osobistej i zmniejszenie ilości sebum na skórze.
Ponadto należy zauważyć, że łupież pstry jest chorobą, która z czasem ma tendencję do nawrotów. Jeśli już cierpiałeś na nią przy poprzednich okazjach, zaleca się doustne przyjmowanie leków przeciwgrzybiczych w ciepłych miesiącach po uprzednim uzyskaniu akceptacji lekarza.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Padilla C, Rodríguez A, Medina C, et al. Pitiriasis versicolor. Presentación de tres casos. Revista del Centro Dermatológico Pascua. 2004;13(1).
- Ramírez-Godínez J, Carreño-Gayosso E, Soto-Ortiz J, Tarango-Martínez V, Mayorga-Rodríguez J. Pitiriasis versicolor: una actualización. Medicina Cutánea Ibero-Latino-Americana. 2018; 46(3):166-170.
- Sandoval N, Arenas R, Giusiano G, et al. Diagnóstico y tratamiento de dermatofitosis y pitiriasis versicolor. Revista Médica de Honduras. 2012;80(2).
- Gómez Ayala A. Pitiriasis versicolor. Farmacia Profesional. 2009; 23(3):33-35.
- Aaron D. Tiña versicolor – Trastornos dermatológicos [Internet]. Manual MSD versión para profesionales. 2020. Available from: https://www.msdmanuals.com/es-co/professional/trastornos-dermatol%C3%B3gicos/infecciones-mic%C3%B3ticas-cut%C3%A1neas/ti%C3%B1a-versicolor.
- Personal de Mayo Clinic. Pitiriasis versicolor – Síntomas y causas [Internet]. Mayo Clinic. 2020. Available from: https://www.mayoclinic.org/es-es/diseases-conditions/tinea-versicolor/symptoms-causes/syc-20378385.
- Juárez Jiménez, MªV, et al. “Pitiriasis versicolor en Atención Primaria.”
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








