Włókniak skórny - co to jest i dlaczego się pojawia?

Włókniak skórny, zwany także włókniakiem twardym, jest łagodnym guzem, który występuje stosunkowo często. Być może kiedyś zauważyłeś na rękach lub nogach niewielki brązowawy guzek, który przypomina bliznę, znamię lub wrastające włosy.
Włókniak skórny to zmiana, która powstaje w wyniku gromadzenia się kolagenu w skórze i może przybrać formę histiocytomy. W dalszej części artykułu powiemy Ci, dlaczego się pojawiają, jak je rozpoznać i jakie są opcje terapeutyczne, aby je skutecznie kontrolować.
Dlaczego pojawia się włókniak skórny?
Obecnie nie ma precyzyjnych dowodów na to, co dokładnie powoduje powstawanie włókniaka skórnego. Jednak częściej pojawia się w miejscach ukąszenia owadów, w okolicy małych ran, ukłucia jakimś kolcem lub przy wrastających włosach.
Co ciekawe, włókniak skórny pojawia się częściej u kobiet niż u mężczyzn. Z drugiej strony pewne badanie wyszczególnia, że najczęściej pojawia się u dorosłych występuje między drugą a czwartą dekadą życia.
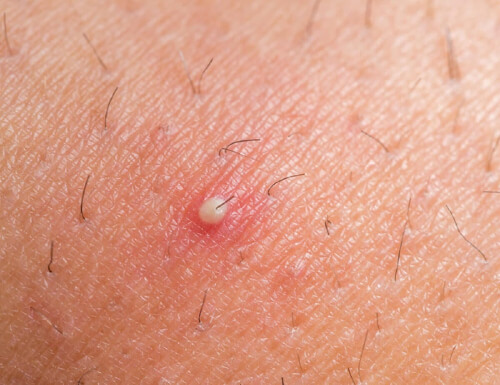
Objawy
W większości przypadków tego typu zmiany nie powodują dyskomfortu, choć w rzadkich przypadkach powodują niewielki ból, zwłaszcza przy ucisku. Ważne jest, aby w przypadku nowej narośli na skórze skonsultować się z lekarzem specjalistą. Włókniak skórny może się wyróżniać następującymi cechami:
- Zwykle mają kolor czerwono-brązowy (z czasem mogą zmieniać kolor, a u osób o ciemnej karnacji są ciemniejsze).
- Znajdują się na nogach, ale mogą również pojawić się na tułowiu lub ramionach.
- Są małe (mniej niż 1 centymetr).
- Bardzo twarde w dotyku.
- Rosną powoli.
- Czasami powodują swędzenie lub tkliwość w dotyku.
- Są wypukłe i w przypadku naruszenia ich struktury mogą krwawić.
U pacjentów z niedoborem odporności (biorcy przeszczepów, z HIV itp.) może nagle pojawić się duża liczba włókniaków skóry. Często myli się je z cystami, bliznami lub pieprzykami.
Możesz być zainteresowany również tym tematem: Poznaj różne rodzaje łysienia i jego przyczyny
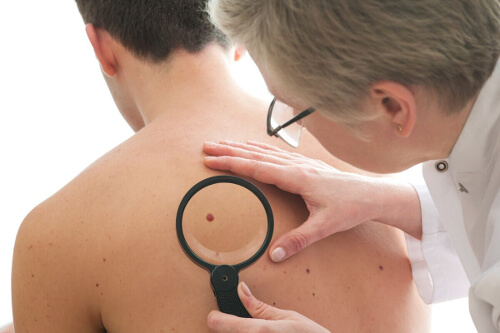
Jak się diagnozuje włókniak skórny?
Rozpoznanie włókniaków skórnych odbywa się podczas konsultacji dermatologicznej, na podstawie szczegółowego wywiadu.
Lekarz specjalista powinien zapyta o wcześniejsze urazy skóry w okolicy włókniaka. Ponadto zapyta o objawy i dokładnie zbada zmianę poprzez dotyk. Po wykonaniu tej czynności możesz określić, czy zmiana to rzeczywiście włókniak skórny.
Uciskanie skóry wokół zmiany powoduje powstanie charakterystycznego dołeczka (objaw wgłębienia). Jeśli diagnoza nie jest pewna, można zastosować dermatoskopię lub usunąć zmianę chirurgicznie i zbadać pod mikroskopem.
Diagnostyka różnicowa
Istnieje kilka schorzeń skóry, które mają podobne cechy kliniczne i należy je wziąć pod uwagę podczas diagnostyki różnicowej. Na przykład należy wziąć pod uwagę włókniakomięsaka guzowatego skóry (dermatofibrosarcoma protuberans), który jest złośliwą odmianą tego guza. W przypadku takiej możliwości uzasadnione będzie wycięcie diagnostyczne.
Rozpoznania różnicowe obejmują:
- Blizna przerostowa lub keloidowa.
- Świerzbiączkę guzkową.
- Znamię niebieskie.
- Rogowiak kolczystokomórkowy
- Młodzieńcza postać ksantogranuloma, czyli histiocytozę z komórek Langerhansa
Prognozy dotyczące włókniaków skórnych
Włókniaki skórne zwykle mają postać łagodną. W bardzo rzadkich przypadkach mają tendencję do przerzutów. Dlatego każda nawracająca zmiana musi podlegać uważnej obserwacji, aby wyeliminować możliwy nowotwór złośliwy. Bardzo rzadko guzy te ustępują samoistnie. Dodatkowo pozostawiają obszary pozapalnych hipopigmentacji.
Przeczytaj także ten artykuł: Przebarwienia skóry twarzy? Oto 6 sposobów
Jakie są opcje leczenia, jeśli pojawia się włókniak skórny?
Ta zmiana skórna niestety nie ustępuje samoistnie. Mimo to nie wymagają szczególnego leczenia, ponieważ nie stanowią zagrożenia dla zdrowia. Leczy się tylko te włókniaki, które powodują pewien dyskomfort estetyczny lub jakiekolwiek dokuczliwe objawy (ból lub swędzenie). Zobaczmy, jakie zabiegi stosuje się w takich przypadkach.
Usunięcie chirurgiczne
Podczas konwencjonalnej operacji trudno uniknąć powstania niewielkiego śladu (blizny), ponieważ włókniak skórny ma głęboką lokalizację. Ten zabieg może być wykonywany w znieczuleniu miejscowym. W około 10% przypadków zmiana może się jednak odtworzyć.
Kriochirurgia
Najczęściej stosowaną metodą jest zamrażanie przy użyciu ciekłego azotu. Według badań opublikowanych w Mc Gill Journal of Medicine krioterapia zmniejsza lub niszczy twardą strukturę guza i powoduje rozjaśnienie jego koloru, chociaż nie we wszystkich przypadkach.
Laser CO2
Zadowalające efekty uzyskuje się dzięki waporyzacji laserem CO2. Czasami jednak pozostaje przebarwiona blizna z powodu głębokiego umiejscowienia zmiany.
Laser CO2 ma szerokie zastosowanie w medycynie estetycznej do leczenia zmarszczek i niektórych oznak fotostarzenia. Emitując określoną długość fali laser powoduje zniszczenie pewnych warstw skóry.
Pacjenci na ogół dobrze tolerują ten zabieg, którego niepożądany efekt może powodować jedynie przemijające zaczerwienienia w leczonym obszarze.
Jak często musisz przeprowadzać kontrole?
Nie ma konieczności przeprowadzania okresowej kontroli u dermatologa, ponieważ jest to guz łagodny. W przypadku nieregularnych zmian konieczna jest jednak konsultacja. Takie zmiany mogą obejmować:
- Słabo zdefiniowane krawędzie.
- Szybki wzrost
- Ponowne pojawienie się włókniaka po usunięciu chirurgicznym.
- Zwiększona głębokość.
Jeśli dermatolog podejrzewa inny stan, konieczne będą dodatkowe badania. We wszystkich innych przypadkach nie jest wymagane żadne leczenie, chyba, że ze względów estetycznych.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Skin Disease: Diagnosis & Treatment. (3rd Ed), Pag. 436, Thomas P. Habif, James L. Campbell Jr, M. Shane Chapman, James G. H. Dinulos, Kathryn A. Zug.
-
Parish LC, Yazdanian S, Lambert WC, Lambert PC. Dermatofibroma: a curious tumor. Skinmed. 2012;10(5):268-270.
- Clinical Dermatology. Carol Soutor & Maria Hordinsky, (1st Ed) 2013
- Enzinger FM, Weiss SW. Benign fibrohistiocytic tumors. Cap.
13. - McNutt NS, Reed JA. Tumors of the fibrous tissue. Cap 37
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








