Sztuczne odżywianie i nawadnianie: korzyści i zagrożenia

Napisane i zweryfikowane przez dietetyk Maria Patricia Pinero Corredor
Sztuczne odżywianie i nawadnianie organizmu przynosi pomoc pacjentom z niektórymi zaburzeniami i chorobami. W normalnych warunkach nasze składniki odżywcze i płyny pozyskujemy doustnie. Ale kiedy problem medyczny uniemożliwia takie zwykłe przyjmowanie, musimy wybrać inne sposoby ich uzyskania.
W tym przypadku mówimy o sztucznym odżywianiu i nawadnianiu, które zastępują żywność jako źródło składników odżywczych.
Działa to w szczególności u wielu rodzajów pacjentów, takich jak osoby z przejściowymi problemami zdrowotnymi, które utraciły płyny w wyniku wymiotów, pocenia się lub biegunki. Jest również przydatne dla osób z zaawansowanymi chorobami zagrażającymi życiu. Jakie są jego korzyści i zagrożenia? Oto szczegóły.
Co to jest sztuczne odżywianie i nawadnianie?
Jak wyjaśnia dr Diana Ramos, prawie 60% naszego ciała to woda. Większość z tego służy do rozpuszczania i transportu różnych składników odżywczych, które pełnią określone funkcje w organizmie. Z tego powodu codzienne spożywanie jedzenia i napojów jest decydującym czynnikiem w utrzymaniu zdrowego organizmu.
Sztuczne odżywianie i nawadnianie to interwencja, która zapewnia wszystko, czego potrzebuje organizm, ale w inny sposób niż zwykle. To wsparcie żywieniowe, które nie wymaga od pacjenta żucia ani połykania. Zamiast tego stosuje się sondy lub rurki prowadzące z ust do przewodu pokarmowego lub cewniki bezpośrednio do żył.
Witryna MedlinePlus wyjaśnia, że ten rodzaj odżywiania jest przeznaczony dla osób, które nie otrzymują wystarczającej ilości składników odżywczych lub płynów w regularnych posiłkach. Może wystąpić poważne niedożywienie, trudności w połykaniu, problemy z apetytem lub słabe wchłanianie składników odżywczych w przewodzie pokarmowym.
Przeczytaj także: Nadmierny apetyt: jakie są jego przyczyny?
Rodzaje sztucznego odżywiania i nawadniania
Rodzaje sztucznego odżywiania i nawadniania dzielą się na 2 główne kategorie: dojelitowe i pozajelitowe. W kolejnych akapitach podzielimy się ich głównymi cechami.
Żywienie dojelitowe
Żywienie dojelitowe to technika wspomagania żywienia polegająca na podawaniu składników odżywczych bezpośrednio do przewodu pokarmowego przez zgłębnik. Jest wskazany w przypadkach, gdy dana osoba wymaga zindywidualizowanego wsparcia żywieniowego i nie przyjmuje niezbędnych składników odżywczych do zaspokojenia swoich potrzeb.
Jest powszechnie stosowany w następujących przypadkach:
- Wcześniaki
- Ofiary poparzeń
- Osoby niedożywione
- Pacjenci, którzy nie mogą połykać
- Zmiany hemodynamiczne, takie jak kardiopatie
W zależności od drogi podania preparatu i jego celów można rozważyć następujące formy żywienia dojelitowego:
- Zgłębnik nosowo-żołądkowy: stosowany, gdy żywienie dojelitowe trwa krótko. Lekarze wprowadzają rurkę NG przez nos i gardło do żołądka. Jeśli żołądek tego nie toleruje, mogą przekazać je do jelita cienkiego.
- Gastrostomia: stosowana, gdy program żywieniowy ma trwać dłużej niż 4 tygodnie. W takim przypadku lekarze wprowadzają rurkę bezpośrednio do żołądka. Najczęściej stosuje się przezskórną gastrostomię endoskopową lub rurkę PEG.
- Jejunostomia: przeprowadzana jest taka sama procedura jak w przypadku gastrostomii, tylko rurka wchodzi bezpośrednio do jelita cienkiego lub jelita czczego.
Żywienie pozajelitowe
Hiszpańskie Stowarzyszenie Pediatrii opisuje żywienie pozajelitowe jako żywienie, które dostarcza składniki odżywcze lub płyny przez bardzo mały cewnik lub rurkę umieszczoną w żyle ciała.
Personel medyczny może umieścić cewnik w linii obwodowej w przedramieniu lub w linii centralnej, która znajduje się bliżej serca. Należy wziąć pod uwagę dwa rodzaje:
- Całkowite żywienie pozajelitowe lub TPN: kiedy stanowi jedyne źródło składników odżywczych.
- Częściowe żywienie pozajelitowe: gdy stanowi jedynie uzupełnienie podaży dojelitowej.
Na ogół lekarze przepisują go w celu zapobiegania lub korygowania niepożądanych skutków niedożywienia u pacjentów, którzy nie są w stanie uzyskać wystarczającej dawki doustnej lub dojelitowej przez okres dłuższy niż 5 lub 7 dni.
Nie powinno trwać krócej niż tydzień i powinno być kontynuowane, dopóki pacjenci nie osiągną odpowiedniego przejścia na żywienie dojelitowe.
Co daje pacjentowi sztuczne odżywianie i nawadnianie?
W czasopiśmie Nutricion Hospitalaria stwierdzono, że składniki odżywcze i płyny zależą od rodzaju zabiegu, a przede wszystkim od potrzeb i stanu pacjenta.
- Zgłębniki do żywienia dojelitowego: mogą dostarczać wodę, płyny, specjalne płynne diety lub mieszanki oraz przeciery.
- Żywienie pozajelitowe: składniki odżywcze muszą mieć bardzo prostą formę, ponieważ trafiają bezpośrednio do krwi. Powinny wytwarzać energię i utrzymywać wagę. Wskazane są płyny, elektrolity, aminokwasy, takie jak tauryna i cysteina, węglowodany, takie jak glukoza, kwasy tłuszczowe, minerały i witaminy.
- Płyny pozajelitowe to roztwór wody z solą i cukrem. Mogą również zawierać inne substancje, takie jak minerały.

Jakie są zagrożenia związane ze sztucznym odżywianiem i nawadnianiem?
Zagrożenia różnią się również w zależności od procedury administracyjnej. To znaczy, czy jest to dojelitowe, czy pozajelitowe.
Rurka nosowo-żołądkowa
Zgłębnik nosowo-żołądkowy może powodować zadławienie i dyskomfort podczas lub po założeniu. Podobnie, po włożeniu, może zostać źle umieszczony w tchawicy, powodując zapalenie płuc.
Rurka może powodować nadżerki, otarcia i perforację przewodów nosowych, przełyku i żołądka, powodując ostre lub przewlekłe krwawienie. Ograniczenia są czasami konieczne, aby zapobiec wysuwaniu się rurki. Może również powodować stres psychiczny, zwiększone pobudzenie i niepokój.
Rurka gastrostomijna
Rurki gastrostomijne wymagają znieczulenia podczas zakładania, dlatego istnieje ryzyko związane ze znieczuleniem. Może wystąpić zakażenie ściany brzucha i zapalenie otrzewnej. Mogą również powodować krwawienie z przewodu pokarmowego, niedrożność lub perforację jelita. Istnieje ryzyko biegunki z powodu zapalenia płuc od formuły i aspiracji.
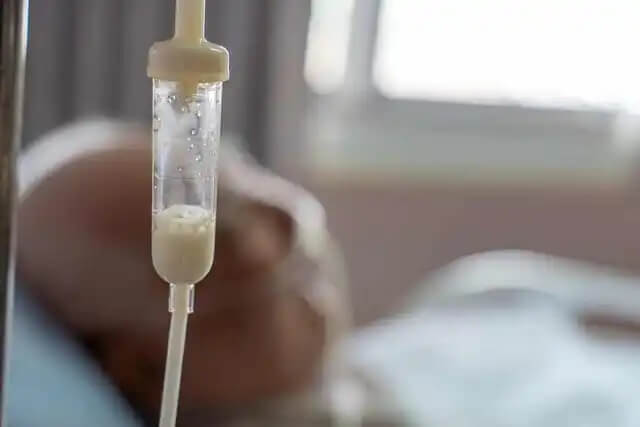
Żywienie pozajelitowe
Cewniki stosowane w całkowitym żywieniu pozajelitowym mogą powodować infekcje, a nawet sepsę. W momencie wprowadzenia cewnika możliwe jest zapadnięcie się płuca. Ponadto skrzepy mogą przemieszczać się do mózgu lub płuc, co zagraża życiu pacjenta.
Inne objawy kliniczne obejmują nieregularne bicie serca i zaburzenia elektrolitowe, takie jak niski poziom potasu i sodu. Cukier we krwi może osiągnąć bardzo niski poziom.
Możesz być zainteresowany: Dieta i zalecenia dla osób z cukrzycą typu 2
Płyny dożylne
Może wystąpić miejscowa infekcja lub infekcja skóry, która może się rozprzestrzeniać. Zakrzepowe zapalenie żył lub zakrzepy w żyle, z obrzękiem i dyskomfortem, to kolejny rodzaj komplikacji, który występuje z pewną częstotliwością. Przeciążenie płynami może powodować obrzęk nóg, ramion i ciała. Powszechne są przypadki niskiego poziomu sodu lub potasu.
O czym pamiętać?
Sztuczne odżywianie i nawadnianie to podejście medyczne o korzystnym działaniu dla pacjenta, który tego wymaga. Jednak decyzja o jego zastosowaniu powinna być oparta na recepcie lekarskiej, ponieważ ma wiele skutków ubocznych i związanych z nimi powikłań.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Santos Mazo, F. Gómez Peralta, C. Lacasa Arregui, C. Silva Froján. Indicaciones y contraindicaciones de la nutrición enteral y parenteral. Medicine – Programa de Formación Médica Continuada Acreditado. 2004, Volume 9, Issue 19, Pages 1232-1236.
- Ramos, D. Cambios hidroelectrolíticos con el ejercicio: el porqué de la hidratación. Universidad del Rosario. Facultad de Rehabilitación y desarrollo humano. Editorial Universidad del Rosario. Primera edición. 2007. Disponible en: epository.urosario.edu.co/bitstream/handle/10336/3669/HIDROELECTRICOS.pdf?sequence=4
- Asociación Española de Pediatría. José Manuel Moreno Villares, Carolina Gutiérrez Junquera. Nutrición parenteral. Hospital Universitario 12 de octubre. Madrid. Disponible en: https://www.aeped.es/sites/default/files/documentos/parenteral.pdf
-
Vudayagiri L, Hoilat GJ, Gemma R. Percutaneous Endoscopic Gastrostomy Tube. [Updated 2021 Feb 9]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK535371/
- Valero Zanuy M.ª A., Álvarez Nido R., García Rodríguez P., Sánchez González R., Moreno Villares J. M., León Sanz M.. ¿Se considera la hidratación y la nutrición artificial como un cuidado paliativo?. Nutr. Hosp. [Internet]. 2006 Dic [citado 2021 Mayo 17] ; 21( 6 ): 680-685. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112006000900008&lng=es
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








