Jak zapalenie płuc wpływa na nasz organizm?
Zapalenie płuc jest infekcją, która atakuje pęcherzyki płucne. Są to mikroskopijnej wielkości struktury przypominające worki pokryte naczyniami krwionośnymi. Przeprowadzają one cały proces wymiany gazowej.
Innymi słowy, odpowiadają za wydalanie dwutlenku węgla (CO2) i wychwytywanie tlenu z powietrza dostarczanego z zewnątrz. Dlatego właśnie pytanie, w jaki sposób zapalenie płuc wpływa na nasz organizm, jest tak ważne – ponieważ ta wymiana gazów jest jednym z kluczowych procesów dla naszej egzystencji.
Naukowcy szacują się, że na każde 1 000 mieszkańców przypada rocznie od 2 do 10 przypadków zapalenia płuc. Spośród tych przypadków od 20 do 35% wymaga hospitalizacji. U pacjentów z innymi chorobami wskaźnik śmiertelności wynosi 1%, ale może wzrosnąć do 40% u pacjentów hospitalizowanych, szczególnie na oddziałach intensywnej terapii.
Ogólnie rzecz biorąc w zależności od sytuacji danego pacjenta i jego ogólnego stanu zdrowia zapalenie płuc może okazać się chorobą o śmiertelnych skutkach.
Dlatego właśnie w naszym dzisiejszym artykule wyjaśnimy Ci nieco bliżej proces, przez który przechodzi Twoje ciało od momentu pojawienia się zakażenia, aż do wystąpienia pełnych objawów choroby. W ten sposób ujawnimy, jak zapalenie płuc wpływa na ludzki organizm.
Jak zapalenie płuc wpływa na nasz organizm?
Wspomnieliśmy powyżej o tym, że zapalenie płuc jest często występującą chorobą na całym świecie, więc ludzie często zastanawiają się, jak wpływa ona na ludzki organizm. Jak zobaczymy w naszym dzisiejszym artykule, wpływ zapalenia płuc na nasze ciało zależy od wielu czynników, w tym od ogólnego stanu zdrowia pacjenta, a także samego mikroorganizmu powodującego infekcję.
Zapalenie płuc jest w pewnym uproszczeniu konsekwencją dwóch oddzielnych zjawisk, które występują jednocześnie. Są to:
- Pojawienie się mikroorganizmów w pęcherzykach płucnych i ich późniejsza proliferacja.
- Reakcja układu odpornościowego gospodarza w postaci stanu zapalnego, która uwarunkuje objawy kliniczne i stopień rozwoju choroby.
Jak te szkodliwe mikroorganizmy docierają do płuc?
Bakterie, wirusy, grzyby i pasożyty są w stanie powodować zapalenie płuc. Jednak zazwyczaj przyczyną są jedynie bakterie i wirusy. Obecnie eksperci identyfikują coraz więcej wirusów i wywoływanych przez nie przypadków zapalenia płuc. Istnieją ogólnie rzecz biorąc dwa rodzaje tej choroby, które mogą wystąpić, niezależnie od właściwej przyczyny:
- Zapalenie płuc wynikające z infekcji wirusowej. Nosi ono nazwę „pierwotnego zapalenia płuc”. Na przykład zapalenie płuc związane z zarażeniem koronawirusem SARS-COV-2 (czyli chorobą COVID-19) należy do tej właśnie kategorii.
- Bakteryjne zapalenie płuc będące skutkiem wirusowej infekcji dróg oddechowych. Na przykład bakteryjne zapalenie płuc jest częstym powikłaniem po grypie.
Nasze drogi oddechowe są stale narażone na różnego rodzaju mikroorganizmy. Bakterie, wirusy i inne mikroorganizmy mogą tworzyć kolonie w naszych płucach na następujące sposoby:
1. Wdychanie mikroorganizmów występujących w jamie ustnej i gardle
Nasze drogi oddechowe i pokarmowe są ściśle połączone dzięki gardłu. To właśnie ono łączy nos i usta z krtanią (aparatem oddechowym) i przełykiem (aparatem trawiennym).
Pokarmy, które spożywamy, po przejściu przez gardło powinny dostać się wyłącznie do przełyku. W tym samym czasie wdychane powietrze powinno trafiać wyłącznie do krtani. Dlatego też mamy w gardle strukturę znaną jako nagłośnia, która zamyka krtań i kieruje dzięki temu pokarm w kierunku przełyku.
Wszyscy ludzie mają w jamie ustnej i w gardle różnego rodzaju bakterie. Czasem nawet trafiają się tam też wirusy, szczególnie w naszych jamach nosowych lub ustnych. Jednak ich obecność zwykle nie powoduje żadnych problemów zdrowotnych.
Jednak krtań, tchawica, oskrzela i płuca muszą pozostać w pełni sterylne. Innymi słowy, przedostające się do nich powietrze nie powinno zawierać żadnych mikroorganizmów, ponieważ może to prowadzić do infekcji. Dlatego, jak też wyjaśniliśmy powyżej, tylko powietrze może trafiać do krtani.
Ale na przykład podczas snu rozluźniają się mięśnie gardła i nagłośni, co może pozwolić na przedostawanie się niepożądanych substancji. Odnosi się to między innymi do spływania niewielkiej zawartości śliny, resztek jedzenia i tak dalej z gardła do krtani.
Te „przecieki” mogą zawierać mikroorganizmy, które po przejściu przez krtań docierają do płuc. Jest to mechanizm występujący u znacznej większości osób z zapaleniem płuc, a także u osób zdrowych bez żadnych chorób.
Jednocześnie niektóre osoby nie mają wystarczającej kontroli nad swoją nagłośnią. Powoduje to, że mają ogromne problemy podczas jedzenia, picia napojów lub po prostu z upływem śliny do wewnątrz krtani. W rezultacie dochodzi do kolonizacji niepożądanych drobnoustrojów w płucach.
2. Wdychanie zanieczyszczeń z powietrza
Ludzie regularnie wdychają niewielkie ilości mikroorganizmów z powietrza, które mogą przedostać się do naszych dróg oddechowych. Te mikroorganizmy mogą pochodzić na przykład od zarażonej osoby, która kaszle lub kicha bez ochrony, zarażając wszystkich ludzi w okolicy.
Zazwyczaj kosmki, jakie wyściełają drogi oddechowe, zatrzymują niepożądane drobnoustroje, ale proces ten nie ma jednak 100% skuteczności.
Zapewne zaciekawi Cię także nasz inny artykuł: Czy koronawirus może zanieczyścić żywność?
3. Hematogenne rozprzestrzenianie się drobnoustrojów chorobotwórczych
Ten mechanizm infekcji zwykle występuje u osób z osłabionym układem odpornościowym, określanym potocznie jako obniżona odporność. Innymi słowy, ich ciało nie ma silnego mechanizmu obronnego do walki z infekcjami.
Osoby te mogą na przykład mieć różnego rodzaju bakterie krążące we krwi. Następnie bakterie te mogą przedostać się do dróg oddechowych, później wpływając negatywnie na płuca. Ogólnie rzecz biorąc, hematogenne rozprzestrzenianie się polega na przekazywaniu mikroorganizmów z krwi do płuc. Na szczęście ten rodzaj zarażenia jest bardzo rzadki.
4. Rezultat infekcji opłucnej lub śródpiersia
Płuca są otoczone warstwą zwaną opłucną. Ta błona może także ulec zakażeniu, w wyniku czego infekcja może rozprzestrzenić się na płuca. Co więcej, między tymi organami znajdujemy różne struktury, które składają się na śródpiersie. Czyli cały obszar obejmujący klatkę piersiową, w skład którego wchodzą rzecz jasna także płuca.
Czasami cała ta strefa może również cierpieć z powodu infekcji, które mogą rozprzestrzeniać się do płuc.
5. Zapalenie płuc nabyte w szpitalu
W szpitalu osoby przyjmowane z powodu innych chorób mogą zapaść na zapalenie płuc. Najczęstszy mechanizm tego typu infekcji dotyczy szpitalnych wentylatorów i klimatyzatorów. Innymi słowy, zjawisko to występuje najczęściej u pacjentów zaintubowanych lub oddychających za pomocą respiratora.
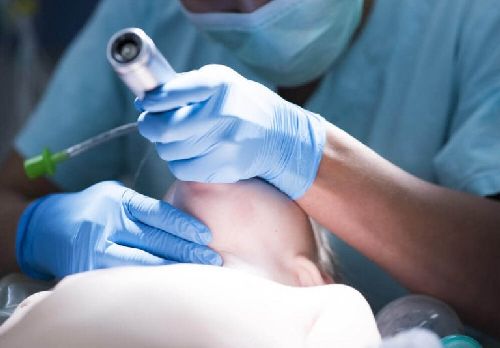
Intubacja polega na przepuszczeniu rurki bezpośrednio do tchawicy z zewnątrz. Uniemożliwia to nagłośni wykonanie zadania polegającego na utrzymaniu dróg oddechowych czystych od mikroorganizmów. Patogeny z zewnątrz łatwiej dostają się wtedy do płuc i mogą w efekcie spowodować infekcję.
Dlatego też intubacja powinna odbywać się tylko w szczególnych sytuacjach, w których życie pacjenta jest zagrożone i nie jest on w stanie oddychać w żaden inny sposób.
Mechanizmy obronne
Zwykle, jeśli mikroorganizmy te dostaną się do płuc, są one łatwo eliminowane przez mechanizmy obronne naszego organizmu. Obejmują one przede wszystkim:
- Odruch kaszlu, który pomaga wydalić śluz i ciała obce zalegające w drogach oddechowych.
- Rzęski komórek pokrywających płucne drogi oddechowe, które zapobiegają inwazji mikroorganizmów na płuca. Rzęsy to małe ruchome kosmki, które popychają śluz i obce substancje w górę, aby mogły one zostać następnie wydalone przez kichanie.
- Komórki płuc wytwarzają specjalne substancje atakujące mikroorganizmy i niszczące je.
- W płucach znajdują się komórki układu obronnego organizmu. Komórki te znajdują się tam w naturalny sposób i chronią pęcherzyki płucne. Nazywa się je makrofagami pęcherzykowymi, a ich funkcją jest „zjadanie” mikroorganizmów i w efekcie ich zabijanie.
Kiedy te mechanizmy obronne zawodzą, wówczas albo dany mikroorganizm okazuje się być bardzo silny, albo też osoba zdołała wciągnąć do płuc dużą liczbę tych drobnoustrojów. W rezultacie rozwija się u niej zapalenie płuc.
Być może uznasz także ten artykuł za interesujący: Dieta przeciwzapalna – 11 kluczowych punktów
Jak reaguje nasz organizm?
Jeśli pierwotne mechanizmy obronne nie były w stanie pozbyć się danego mikroorganizmu, nasze ciało uruchamia reakcję obronną w postaci stanu zapalnego. Ta odpowiedź jest spowodowana uwalnianiem różnego rodzaju substancji przez makrofagi pęcherzykowe:
- Substancje wywołujące gorączkę. Ciało uruchamia tę formę reakcji, ponieważ wyższe temperatury mogą powodować dezaktywację mikroorganizmów i w efekcie będą one łatwiejsze do zniszczenia.
- Substancje, które przyciągają inne komórki obronne, takie jak neutrofile. W tym samym czasie neutrofile wytwarzają ropną wydzielinę. Może ona obejmować pęcherzyki płucne i uniemożliwić im wymianę gazową. To z kolei powoduje wrażenie duszenia się, ponieważ tlen nie dociera wtedy do krwi.
Aby to lepiej zrozumieć, zastosujemy następującą analogię. Makrofagi pęcherzykowe są żołnierzami na pierwszej linii frontu. Jeśli jednak zdają sobie sprawę, że przegrywają, wzywają posiłki, których zadaniem jest pomóc im pokonać wroga. Te wzmocnienia będą po prostu resztą komórek układu odpornościowego.
Jednak wzmocnienia przyciągane przez makrofagi mogą prowadzić do wystąpienia objawów klinicznych, które są szkodliwe dla gospodarza. Dlatego też, aby powstrzymać organizm przed wywołaniem tej odpowiedzi obronnej, pacjent musi zostać poddany odpowiedniemu leczeniu w celu wyeliminowania mikroorganizmu powodującego infekcję.
Wnioski na zakończenie: jak zapalenie płuc wpływa na nasz organizm?
Podsumowując nasze dzisiejsze rozważania, musimy zrozumieć, że objawy kliniczne zapalenia płuc nie są spowodowane przez sam czynnik patogenny. Są raczej wynikiem reakcji zapalnej organizmu zainfekowanej osoby.
Dlatego też osoby z silniejszym układem odpornościowym będą miały więcej objawów niż osoba z osłabionym systemem immunologicznym.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Pérez-Deago, B., Alonso-Porcel, C., Elvira-Menendez, C., Murcia-Olagüenaga, A., & Martínez-Ibán, M. (2018). Epidemiology and management of community acquired pneumonia: more than 10 years experience. Semergen, 44(6), 389–394. https://doi.org/10.1016/j.semerg.2018.01.008
- Neumonía: Síntomas, diagnóstico y tratamiento. Clínica Universidad de Navarra. (n.d.). Retrieved April 8, 2020, from https://www.cun.es/enfermedades-tratamientos/enfermedades/neumonia
- Generalidades sobre la neumonía – Trastornos pulmonares – Manual MSD versión para profesionales. (n.d.). Retrieved April 10, 2020, from https://www.msdmanuals.com/es/professional/trastornos-pulmonares/neumonía/generalidades-sobre-la-neumonía
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








