Neuralgia popółpaścowa: objawy i przyczyny
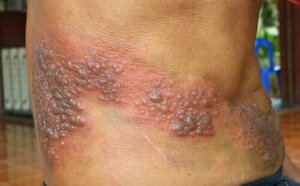
Neuralgia popółpaścowa pojawia się w wyniku infekcji wirusem półpaśca i stanowi bardzo bolesne schorzenie. Czytając dzisiejszy artykuł dowiesz się w jaki sposób powstaje i poznasz sposoby jej leczenia.
Neuralgia popółpaścowa to najczęstsze powikłanie półpaśca. To dość częsta infekcja wirusowa dotykająca światową populację, która nie zawsze wiąże się z takimi powikłaniami, ale gdy do tego dochodzi, wywołuje duży problem.
Zazwyczaj dana osoba jest zarażona wirusem półpaśca lub ospy wietrznej. Taka infekcja może przebiegać w sposób niezauważalny, może manifestować się objawami ospy, zwłaszcza w przypadku dzieci, lub może występować w formie “półpaśca”.
Półpasiec to pierwsza infekcja tego rodzaju wirusem zachodząca w organizmie. Zmiany chorobowe pojawiają się w formie małych pęcherzyków na skórze, podążając po drodze nerwu, w którym znajduje się wirus.
Najczęściej dotyka on nerwu wzrokowego, nerwu trójdzielnego twarzy i niektórych nerwów międzyżebrowych w klatce piersiowej. Takim pęcherzom towarzyszy intensywny ból, podobny do uczucia pieczenia. Po około miesiącu zmiany chorobowe na skórze zanikają, a ból związany z pierwszą infekcją zaczyna powoli zanikać.
Główny problem polega na tym, że wirus pozostaje w nerwie, nawet jeśli się nie objawia. Z czasem niektóre objawy doświadczają bardzo silnego bólu w tym samym regionie, w którym doszło do pierwszej infekcji, ale tym razem bez zmian skórnych. To właśnie neuralgia popółpaścowa.
Częściej dotyka starsze osoby. Prawdopodobieństwo jej wystąpienia wzrasta zwłaszcza u osób, które ukończyły sześćdziesiąty rok życia. Chociaż nie ma sposobu na wyleczenie tego schorzenia, to można złagodzić jego objawy.
Neuralgia popółpaścowa i jej przyczyny
Pochodzenie neuralgii popółpaścowej jest jasne: to wirus półpaśca. Główna cecha tego mikroorganizmu to fakt, że pozostaje w ludzkich nerwach przez całe życie człowieka, nawet jeśli nie daje żadnych objawów.
Kiedy osoba, w której ciele bytuje wirus staje się starsza lub jej układ odpornościowy staje się mniej aktywny, może dojść do reaktywacji choroby. Taka reaktywacja może przyjmować formę neuralgii popółpaścowej, czyli silnego bólu nerwu, w którym bytuje wirus.
Ból jest niezwykle intensywny i towarzyszy mu uczucie pieczenia, ponieważ zainfekowany nerw jest uszkodzony. Wirus niszczy niektóre włókna nerwowe, które przekazują informacje. Zniszczone włóna nerwowe sprawiają, że mózgu otrzymuje pomieszane informacje, które interpretuje jako ból.
Poza głównymi przyczynami choroby istnieją również czynniki ryzyka, które zwiększają prawdopodobieństwo jej wystąpienia. Zaliczamy do nich:
- Wiek: Częstotliwość występowania zwiększa się około 60. roku życia.
- Cechy infekcji pierwotnej: Jeśli infekcja pierwotna była silna, istnieje większe ryzyko wystąpienia neuralgii w przyszłości.
- Choroby przewlekłe: Z większym ryzykiem mierzą się choćby osoby cierpiące na cukrzycę.
- Umiejscowienie: Do najbardziej bolesnych miejsc zaliczamy twarz, a zwłaszcza okolice nerwu wzrokowego.
Dowiedz się więcej: Półpasiec – co warto wiedzieć na temat tej choroby
Objawy neuralgii popółpaścowej
Główny objaw neuralgii popółpaścowej to ból. Pojawia się w określonym obszarze, który odpowiada zainfekowanemu nerwowi. Zazwyczaj jest to obszar, który kilka miesięcy lub lat temu został zaatakowany przez pęcherze podczas pierwszej infekcji.
Jeśli taki ból zostanie pozostawiony sam sobie, może utrzymywać się nawet przez sześć miesięcy. Jednak u niektórych osób, które nie zastosują leczenia, może nawet stać się bólem trwałym. Odnotowano przypadki, w których prowadził do inwalidztwa.
Można określić następujące trzy podstawowe objawy tego schorzenia:
- Ból: Intensywne pieczenie o określonej ścieżce, która może zostać z łatwością zdefiniowana przez pacjenta. Ból utrzymuje się przez kilka miesięcy.
- Wrażliwość dotkniętego obszaru. Nawet sam kontakt z ubraniami pobudza i wywołuje ból.
- Świąd: Dotknięte nerwy przesyłają dezorientujące sygnały do mózgu, które są interpretowane jako swędzenie obszaru dotkniętego neuralgią.

Przeczytaj również: Nerwobóle – poznaj 3 naturalne środki, które pomogą Ci je zwalczyć
Leczenie neuralgii popółpaścowej
Ta choroba jest nieuleczalna. Wirus pozostaje w nerwie do końca życia zainfekowanej osoby. Jednak istnieją alternatywne metody terapeutyczne umożliwiające leczenie bólu oraz zapewniające poprawę jakości życia pacjenta.
Pierwszy krok w terapii to stosowanie niesteroidowych leków przeciwzapalnych. Chociaż w wielu krajach są one sprzedawane bez recepty, to powinny być przepisane przez profesjonalistę, ponieważ mogą mieć działania niepożądane.
Do powszechnie używanych leków przeciwzapalnych w celu leczenia neuralgii popółpaścowej zaliczamy ibuprofen i naproksen. Jednak nie powinny być one przyjmowane bez nadzoru lekarskiego przez osoby z wysokim ciśnieniem tętniczym, zapaleniem błony śluzowej żołądka, czy przyjmujące antykoagulanty.
Drugi krok krok terapii to stosowanie innych leków przeciwbólowych. Najprostszy z nich to paracetamol, chociaż natężenie bólu może prowadzić do użycia narkotyków. Oczywiście można je stosować jedynie po przepisaniu przez lekarza.
W poszukiwaniu alternatywnych terapii przeprowadza się badania nad jadem kiełbasianym. Pierwsze adnotacje dotyczące leczenia tą substancją pochodzą z roku 2002. Należy przeprowadzić więcej badań, ale pierwsze wyniki są obiecujące.
Istnieją jeszcze dwa inne rodzaje leków, które nie są przeciwbólowe, ale działają: leki przeciwpadaczkowe i trójcykliczne leki przeciwdepresyjne.
Ponieważ neuralgia popółpaścowa to złożona choroba, wymaga profesjonalnej interwencji. Jeśli cierpisz z powodu bólu, który może być neuralgią popółpaścową, kluczową rolę odgrywa konsultacja lekarska.
Zespół medyków będzie wiedział w jaki sposób przynieść Ci ulgę w bólu oraz podpowie jakie leki możesz przyjmować.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Rodríguez, María José Mena. “Herpes zoster y su principal complicación: Neuralgia postherpética.” Revista Médica de Costa Rica y Centroamérica 69.600 (2012): 9-13.
- Whitley RJ. Chickenpox and herpes zoster (varicella-zoster virus). In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases, Updated Edition. 8th ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 139.
- Redondo Fernández, M., J. Costillo Rodríguez, and M. Jiménez Rodríguez. “Abordaje de la neuralgia postherpética en Atención Primaria: situación actual del tratamiento farmacológico.” Medicina de Familia-SEMERGEN 33.2 (2007): 80-85.
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








