Przewlekła obturacyjna choroba płuc (POChP)

Napisane i zweryfikowane przez lekarz Maricela Jiménez López
Przewlekła obturacyjna choroba płuc jest stanem długotrwałym, który rozwija się powoli. Wpływa na płuca i utrudnia oddychanie. Kończy się na problemach z wykonywaniem codziennych zadań, co jest zagrożeniem dla jakości naszego życia.
Często termin POChP jest stosowany do opisywania przewlekłego zapalenia oskrzeli i rozedmy płuc, dwóch postępujących chorób płucnych, które mogą występować oddzielnie lub razem. Przewlekła obturacyjna choroba płuc najczęściej występuje pod postacią tych dwóch chorób.
Przewlekłe zapalenie oskrzeli, czyli przewlekła obturacyjna choroba płuc
Jak sama nazwa wskazuje, jest to przewlekły stan zapalny dróg oddechowych (oskrzeli) w płucach. Przewlekłe zapalenie oskrzeli definiowane jest jako kaszel, który produkuje flegmę, występującą codziennie przez co najmniej 3 miesiące przez dwa lub więcej kolejnych lat.
Zapalenie oskrzeli powoduje, że płuca wytwarzają nadmiar śluzu, aby utrzymać wilgotność oskrzeli. Powoduje to kaszel i zwężenie dróg oddechowych, co utrudnia swobodny przepływ powietrza. W rezultacie dotknięta osoba pozostaje bez oddechu.
Rozedma płuc
Rozedma płuc występuje, gdy pęcherzyki płucne się powiększają i zaczynają boleć. To sprawia, że przekazywanie tlenu z płuc do krwiobiegu jest mniej wydajne. Zapadnięcie pęcherzyków płucnych oznacza, że nie mogą podeprzeć mikroskopijnych dróg oddechowych zwanych oskrzelikami.
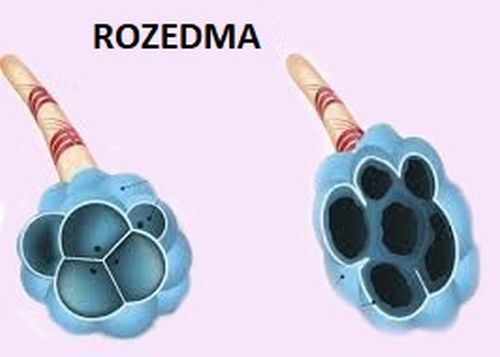
Powoduje to problemy z oddychaniem, które bardzo utrudniają wdech i wydech.
Zobacz także: Wzmocnij płuca dzięki tym 6 produktom
Przewlekła obturacyjna choroba płuc – jakie są jej objawy?
Objawy POChP rozwijają się powoli przez wiele lat. Głównymi objawami są trudności z oddychaniem, świszczący oddech i ucisk w klatce piersiowej, aż do obfitego kaszlu (odkrztuszanie błony śluzowej lub flegmy) przez wiele dni.
Lekarz określi, czy POChP jest łagodna, umiarkowana czy poważna, w zależności od różnych czynników. Po pierwsze, zobaczy, czy pacjent doświadcza objawów, ile wysiłku sprawia mu utrata tchu oraz jak bardzo ogranicza codzienne życie tej osoby.
Następnie zobaczy, czy pacjent ma częste infekcje w drogach oddechowych (przeziębienie lub grypę), czy ma chroniczny kaszel produktywny (trwający); i jak często doświadcza napadów.
Należy podkreślić, że osoby z POChP mają na ogół zaostrzenia (wybuchy), często spowodowane przez infekcję dróg oddechowych, taką jak przeziębienie.
Poważna POChP
W stadium ciężkim POChP mogą również występować inne objawy poważnej choroby płuc, takie jak:

- Niebieskie zabarwienie skóry (sinica).
- Zatrzymanie płynów, które może powodować:
- Obrzęk stóp, kostek i nóg.
- Ekstremalne zmęczenie
- Utrata wagi
Przewlekła obturacyjna choroba płuc – co ją powoduje?
Ogromna większość przypadków przewlekłej obturacyjnej choroby płuc jest spowodowana paleniem. Wystawienie na działania palenia biernego, szczególnie w okresie niemowlęcym, może również zwiększać ryzyko rozwoju POChP.
W niektórych przypadkach POChP może być wynikiem długotrwałej ekspozycji na pył lub dym chemiczny w pracy. Zanieczyszczenie powietrza przyczynia się również do rozwoju i pogłębiania jego objawów.
Czynniki ryzyka
Poza paleniem tytoniu i narażeniem na działanie pyłu i dymu, istnieje wiele innych czynników, które mogą zwiększać prawdopodobieństwo rozwoju przewlekłej obturacyjnej choroby płuc. Te czynniki to:
- Historia rodzinna POChP (szczególnie jeśli członkowie byli palaczami).
- Historia rodzinna astmy (i czy ktoś chorował na nią przez długi czas).
- Problemy z drogami oddechowymi i płucami w dzieciństwie.
Przeczytaj również: Astma: czy można ją kontrolować i zmniejszyć objawy?
Testy i diagnoza
Aby uzyskać diagnozę przewlekłej obturacyjnej choroby płuc, lekarz oceni pacjenta za pomocą pewnych testów, które pozwolą mu poznać stan zdrowia danej osoby. Są one nawet ważniejsze niż widoczne symptomy i informacje zdobyte podczas wywiadu.
Oczywiście, lekarz musi sprawdzić, czy pacjent jest palaczem, czy też kiedykolwiek palił i czy pracuje w miejscu narażonym na działanie pyłu, gazów lub dymu.
Testy, które pozwalają zbadać tło stanu zdrowia pacjenta obejmują:
- Testy czynnościowe płuc. Spirometria jest testem czynności płuc, w którym pacjent oddycha przez maszynę zwaną spirometrem. Głównymi wskazaniami używanymi do diagnozowania POChP są całkowita ilość wydychanego powietrza i ilość wydychana w ciągu jednej sekundy.
- RTG klatki piersiowej lub tomografia komputerowa. Badania te mogą wykazać cechy, które sugerują możliwą POChP. Te testy mogą pomóc uwypuklić inne stany, które mogą powodować objawy.
- Pomiar gazu w krwi tętniczej. Za pomocą tych testów można zmierzyć ilość tlenu i dwutlenku węgla we krwi, aby ocenić, jak dobrze funkcjonują płuca.
Powikłania
- Niepokój i depresja
- Niewydolność serca
- Cukrzyca typu 2
- Nadciśnienie płucne (wysokie ciśnienie tętnic i naczyń krwionośnych płuc)
- Czerwienica (wzrost czerwonych krwinek)
- Osteoporoza (stan, w którym kości stają się mniej gęste i mocne, co zwiększa ryzyko złamań)
Kiedy powinieneś porozmawiać ze swoim lekarzem?
Kiedy osoba pali, jest starsza niż 35 lat i przejawia następujące symptomy:
- Trudności z oddychaniem i świszczenie. Początkowo jest to zwykle odnotowywane tylko podczas aktywności fizycznej.
- Kaszel produktywny (odkrztuszanie śluzem), który dotyka osoby kilka razy dziennie, przez większość dni.
- Cierpi na częste infekcje dróg oddechowych (np. przeziębienia powodujące kaszel).

Co można zrobić?
Najważniejszą rzeczą, którą można zrobić dla siebie, jeśli masz POChP, jest natychmiastowe rzucenie palenia. Pomoże to zwalczyć kaszel, zmniejszy trudności z oddychaniem, a także uszczerbki płucne
POChP jest postępującą chorobą i niestety nie ma na nią lekarstwa. Nie można również odwrócić uszkodzeń płuc, które już powstały. Dostępne są jednak metody leczenia, które pomagają poprawić czynność płuc, złagodzić objawy i spowolnić postęp choroby.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Cushen, B., Morgan, R., & Summer, R. (2016). Chronic Obstructive Pulmonary Disease. In International Encyclopedia of Public Health. https://doi.org/10.1016/B978-0-12-803678-5.00073-4
- Konstantinova, I., & Pearce, A. C. (2014). Chronic obstructive pulmonary disease (COPD). In Metabolism of Human Diseases: Organ Physiology and Pathophysiology. https://doi.org/10.1007/978-3-7091-0715-7_33
- Global Initiative for Chronic Obstructive Lung Disease. (2011). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease (Revised 2011). Global Initiative for Chronic Obstructive Lung Disease. https://doi.org/10.1007/s10592-009-9960-7
- Tuder, R. M., & Petrache, I. (2012). Pathogenesis of chronic obstructive pulmonary disease. Journal of Clinical Investigation. https://doi.org/10.1172/JCI60324
- Broekhuizen, B. D. L., Sachs, A. P. E., Hoes, A. W., Verheij, T. J. M., & Moons, K. G. M. (2012). Diagnostic management of chronic obstructive pulmonary disease. Netherlands Journal of Medicine. https://doi.org/10.1056/NEJMra030415
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








