Objawy łojotokowego zapalenia skóry i leczenie

Przejrzane i zatwierdzone przez: lekarz Diego Pereira
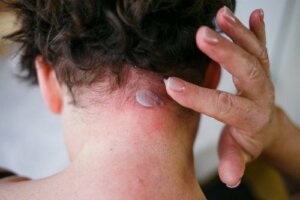
Łojotokowe zapalenie skóry jest częstą chorobą skóry. Jest to rodzaj egzemy, który nie powstaje pod wpływem czynników zewnętrznych. Dotyka głównie skórę głowy, chociaż może też wpływać na inne obszary. Objawy łojotokowego zapalenia skóry mogą pojawiać się również w takich miejscach jak twarz, boki nosa, brwi, uszy, powieki i klatka piersiowa.
Należy zauważyć, że objawy łojotokowego zapalenia skóry może wystąpić zarówno u dorosłych, jak i u niemowląt. Na ogół pojawia się w tych etapach życia, w których występuje większa aktywność łojowa związana z większą stymulacją hormonalną.
Przyczyny łojotokowego zapalenia skóry
Dokładna przyczyna łojotokowego zapalenia skóry jest obecnie nieznana. Pojawienie się choroby może jednak się wiązać z grzybem Malassezia, który znajduje się w wydzielinie łojowej na skórze. Inną przyczyną łojotokowego zapalenia skóry może być zaburzona odpowiedź układu odpornościowego.
Istnieje wiele czynników, które mogą zwiększać ryzyko wystąpienia łojotokowego zapalenia skóry, takich jak zaburzenia neurologiczne i psychiatryczne. Słaby układ odpornościowy, jak to ma miejsce w przypadku osób po przeszczepie narządu i osób zakażonych wirusem HIV, również zwiększa ryzyko.
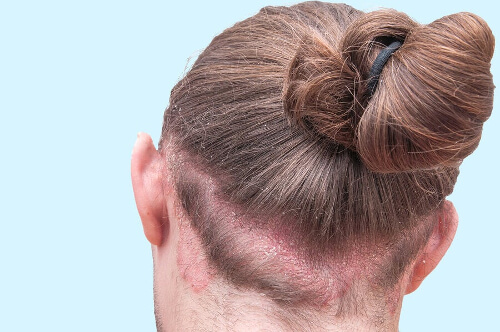
Jakie są objawy łojotokowego zapalenia skóry?
Objawy łojotokowego zapalenia skóry obejmują: łupież, zmiany skórne, swędzenie i łagodny rumień. Ogólnie rzecz biorąc, zmianom ulega zawsze skóra pokryta włosami, więc zwykle pojawiają się małe łuski.
Często występuje ponadto łuszczenie się brwi, rzęs, brody i wąsów, a także zaczerwienienia i łuszczenie się fałdu nosowo-wargowego oraz tylnej części uszu.
U niektórych pacjentów również powieki ulegają stanom zapalnym, a na krawędziach powiek tworzą się drobne strupy. Na poziomie tułowia łojotokowe zapalenie skóry zwykle objawia się zaokrąglonymi rumieniowymi, brązowawymi blaszkami.
Czasami blaszki te pokryte są bardzo przylegającymi łuskami, przypominającymi zmiany łuszczycowe.
Przeczytaj także ten interesujący materiał: Skóra głowy: 6 przyczyn jej podrażnienia
Diagnoza
Rozpoznanie opiera się na badaniach klinicznych, obserwacji zmian i ich lokalizacji na skórze. Charakterystyczne są plamy pokryte tłustymi łuskami na skórze głowy.
Ponadto zwykle występują zmiany rumieniowo-łuszczące się w miejscach gdzie zaczyna się owłosiona skóra głowy, a także w fałdach zausznych, bruzdach nosowo-wargowych lub brwiach. U niemowląt charakterystyczną zmianą jest tak zwana „ciemieniucha”.
Należy postawić diagnostykę różnicową w celu rozpoznania choroby, gdyż objawy łojotokowego zapalenia skóry można pomylić z innymi chorobami, takimi jak:
- Łuszczyca: powoduje również łupież i zaczerwienienie skóry z obecnością płatków i łusek. W łuszczycy łusek jest więcej i są one srebrzystobiałe.
- Atopowe zapalenie skóry: ten stan skóry powoduje swędzenie i stan zapalny skóry w fałdach łokci, tylnej części kolan i przedniej części szyi.
- Łupież pstry: ta wysypka pojawia się na tułowiu, ale zwykle nie jest czerwona jak objawy łojotokowego zapalenia skóry.
- Trądzik różowaty: zwykle występuje na twarzy i generuje bardzo niewiele łusek.
Leczenie łojotokowego zapalenia skóry
Istnieje wiele ogólnych środków higieny, które należy zastosować, jeśli masz objawy łojotokowego zapalenia skóry. Należy unikać bardzo gorących pryszniców, pomieszczeń z gorącym powietrzem lub klimatyzacją a także sytuacji, w których występuje większy stres emocjonalny.
Do codziennej higieny należy używać neutralnych mydeł nawilżających oraz nietłustych kremów lub balsamów nawilżających.
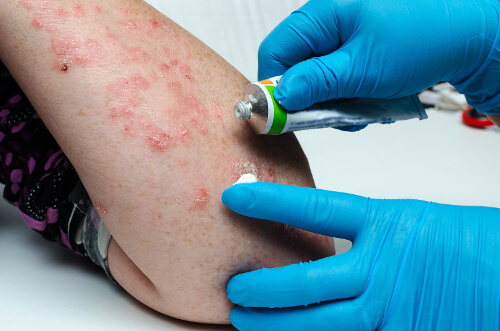
Środki przeciwzapalne
Zaleca się kortykosteroidy, takie jak hydrokortyzon, fluocynolon i klobetazol, które nakłada się na skórę głowy lub inny dotknięty obszar. Stosuje się je w postaci kremów, szamponów czy maści.
Są skuteczne i łatwe w użyciu, ale należy ich używać mądrze. Stosowane przez długi czas bez przerwy mogą powodować skutki uboczne, takie jak ścieńczenie skóry lub pojawienie się plam.
Kremy lub płyny zawierające inhibitory kalcyneuryny, takie jak takrolimus i pimekrolimus, również mogą być skuteczne i powodować mniej skutków ubocznych niż kortykosteroidy. Nie są to jednak leki pierwszego rzutu.
Może Cię również zainteresować ten temat: Sucha skóra – środki złuszczające do tego typu cery
Leki przeciwgrzybicze
Stosuje się je w postaci żeli, kremów lub szamponów na przemian z innymi lekarstwami. Można je stosować w stężeniu 1 lub 2%, podobnie jak ketokonazol, w zależności od intensywności i od obszaru, który ma być leczony.
W cięższych przypadkach można zastosować doustne leczenie tetracyklinami, które zmniejszają wydzielanie łojowe. Ogólnie pacjenci dobrze reagują na leczenie łojotokowego zapalenia skóry.
Ale powinieneś wiedzieć, że leczenie podtrzymujące będzie konieczne, ponieważ choroba utrzymuje się od kilku miesięcy do nawet wielu lat. Jednak kolejne nawroty będą się poprawiać w cieplejszych porach roku. Jednak mogą się pogarszać w zimnych miesiącach oraz w sytuacjach zmęczenia i stresu emocjonalnego.
Wszystkie cytowane źródła zostały gruntownie przeanalizowane przez nasz zespół w celu zapewnienia ich jakości, wiarygodności, aktualności i ważności. Bibliografia tego artykułu została uznana za wiarygodną i dokładną pod względem naukowym lub akademickim.
- Berk T, Scheinfeld N. Seborrheic dermatitis. P T. 2010;35(6):348–352.
- Borda LJ, Wikramanayake TC. Seborrheic Dermatitis and Dandruff: A Comprehensive Review. J Clin Investig Dermatol. 2015;3(2):10.13188/2373-1044.1000019. doi:10.13188/2373-1044.1000019.
- Calderón-Komáromy, A., Borbujo, J., & Freites-Martínez, A. (2014). Dermatitis seborreica. FMC Formacion Medica Continuada En Atencion Primaria. https://doi.org/10.1016/S1134-2072(14)70690-5.
- CORREA, B. O. (1950). Dermatitis seborreica. Consideraciones etiopatogenicas. Revista Chilena de Pediatr??A.
- Quintanilla Santamaría, M., Zambrano Centeno, B., & Alonso Pacheco, M. L. (2013). Dermatitis seborreica en el adulto. SEMERGEN – Medicina de Familia. https://doi.org/10.1016/s1138-3593(00)73647-1.
Ten tekst jest oferowany wyłącznie w celach informacyjnych i nie zastępuje konsultacji z profesjonalistą. W przypadku wątpliwości skonsultuj się ze swoim specjalistą.








